Arteriosklerose – Wer oder was ist schuld?
- Artikel von Rene Graeber, 5. Februar 2017 ; überarbeitet und ergänzt von Dr. med. Gregor Dornschneider 07-2023
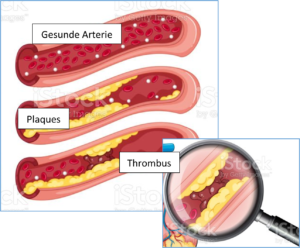
Arteriosklerose (im Volksmund: Arterienverkalkung), ist eine der führenden Volkskrankheiten in Deutschland und anderen westlichen Industriestaaten. Die Krankheit entwickelt sich langsam durch Anlagerung (Plaques-Bildung) an den Arterienwänden, ausgelöst durch Schadstoffe aus Stoffwechsel-Prozessen. Diese Ablagerungen verengen zunehmend das betroffene Gefäß und behindern den Blutfluss. Letztlich kommt es zu Verschlüssen der Arterien. Entsteht so ein Verschluss in der Herzarterie, nennt man das Herzinfarkt. Tritt er in der Hirnarterie auf, ist es ein Schlaganfall. In den Beinen und Armen kommt es zu Thrombosen.
Was sind die Ursachen der Arteriosklerose?
- Der Hauptgrund liegt in unserem ungesunden Lebensstil – zu viel Hektik, zu viel Lärm, Aufgabenüberflutung, zu viel Stress, zu wenig Ruhe- und Regenerationsphasen – und der fehlerhaften Ernährung – zu üppig, zu fett, zu salzig, zu stark gewürzt, zu viel chemische Zusatzstoffe, Zucker, zu wenig Bewegung bei zunehmend sitzender Tätigkeit –. Und auch der Genuss von Nikotin und zu viel Alkohol fördert diese Erkrankung. Dies führt über kurz oder lang zu hohem Blutdruck und Entzündungen der Gefäßinnenwände, Ausgangspunkt für Plaques.
- Häufig findet man in den Plaques Cholesterin. Cholesterin-Senker wie Statine sollen das Problem lösen, beeinflussen jedoch nur symptomatisch einen Faktor des Geschehens (Hemmung der Cholesterin-Synthese in der Leber). Von einer ursächlichen Problemlösung sind diese Pharma-Produkte meilenweit entfernt. Es ist medizinisch-wissenschaftliches Grundlagenwissen, dass Cholesterin ein lebensnotwendiger Vitalstoff ist, u.a. für Reparaturvorgänge, der von unserem Körper dafür eigens produziert wird (in der Leber, tägl. 1 – 2 g) und somit alles andere als nur schädlich ist.
- Low-Density-Lipoproteine (LDL) sind natürliche Transport-Strukturen im Blut für Cholesterin, Fette (Lipide) und Hormone (z.B. Steroide). Sind diese Stoffe vermehrt im Blut, erhöht sich dort naturgemäß der Anteil der LDL-Moleküle und bestimmte LDL-Partikel finden sich in den Plaques an den Arterienwänden. Deswegen werden erhöhte LDL-Level fälschlicherweise als eine „wesentliche“ Ursache der Arteriosklerose angesehen.
- Ein weiteres Problem sind, wohl erblich bedingt, erhöhte Lipoprotein a-Werte (Lp-a) im Blut. Der Blutspiegel ist zu über 90 % genetisch festgelegt und deshalb lebenslang weitgehend konstant. Äußere Einflüsse, wie Alter, Ernährung oder körperliche Aktivität, beeinflussen die Lp-a -Werte praktisch nicht. Von erhöhten LP-a -Werten ist nach gegenwärtigem Wissensstand etwa jeder fünfte Mensch betroffen, ohne dass krankhafte Erscheinungen vorhanden sind. Aktuell steht keine wirksame medikamentöse Therapie, speziell zur Lp-a -Senkung, zur Verfügung. Die derzeitige Therapie-Strategie sieht daher die Senkung des Gefäßrisikos im Vordergrund, wozu (wer hätte das gedacht!) in erster Linie eine gesunde Ernährung gehört. Daneben sind gleich wichtig Nikotin-Karenz, ausreichende körperliche Aktivität, regelmäßige Kontrolle von Blutdruck- und Blutzucker-Situation, Stress-Management(!). Lp-a ist Bestandteil der LDL-Fraktion und dient, wie LDL, dem Transport von Fetten im Blut. Erhöhtes Lipoprotein a kann entzündliche Prozesse in den Blutgefäßen auslösen und Plaques an den Gefäßwänden fördern. Außerdem nimmt es Einfluss auf die Blutgerinnung, bei zu hohen Werten ist die Gerinnungsneigung und damit die Wahrscheinlichkeit eines Gefäß-Verschlusses erhöht.Bei Menschen mit kardiovaskulären Erkrankungen in der Familiengeschichte wird eine einmalige Bestimmung im Blut als Ausschluss-Diagnostik empfohlen.
Bleibt die entscheidende Frage: Wieso lagern sich natürliche Stoffe (Cholesterin, LDL), die normal ins Blut gehören, an der Gefäßwand ab?
Entzündungen oder Verletzungen an den Innenwänden der Blutgefäße (Arterien), durch Fehleinwirkungen provoziert (s.o.: „zu üppig, zu fett, zu salzig, …“), aktivieren im Blut „patrouillierende“ Entzündungs-bekämpfende weiße Blutkörperchen (Makrophagen). Durch Aufnahme überschüssiger Fette werden diese zu „Schaumzellen“ und versuchen damit, einer Entzündungs-Bildung entgegenzuwirken.
Gemeinsam mit Cholesterin tragen sie zur Reparatur verletzter Arterienwände bei, um einen ordnungsgemäßen Blutfluß wieder herzustellen (Ausbildung flacher Plaques). Bei Nicht-Beseitigung der Entzündungs- oder Verletzungs-Ursache werden die Plaques verständlicherweise immer größer bis letztlich zum Gefäßverschluss.
Was löst die Entzündungen der Gefäßwände aus?
1. Die unausgewogene und nicht adäquate Nahrungsaufnahme wurde schon genannt und erläutert.
2. Als nächste eng damit verknüpfte Ursache sind die freien Radikale (reaktive Sauerstoffspezies, ROS) zu nennen. Sie entstehen im schädlichen Übermaß vor allem bei der Verstoffwechselung von zu großen Zucker-Mengen und bei Stress-Einflüssen. Diese aggressiven Moleküle stehen als Entzündungs-Verursacher weit im Vordergrund. Sie können in hohem Maße zu Verletzungen der Gefäßwände und auch zu Nerven-Störungen (Parästhesien, „Kribbeln“) führen.
3. Ein übermäßiger Genuss von Fleisch ist verantwortlich für eine vermehrte Bildung von schwefelhaltigen Aminosäuren. Diese wiederum erhöhen den Homocystein-Wert, der ebenfalls zu verstärkten Gefäß-Entzündungen führt und ein hohes Risiko für Arteriosklerose darstellt. Ein zu hoher Zucker-Konsum dürfte ähnlich, wenn nicht aufgrund der konsumierten Zucker-Mengen sogar erheblich riskanter für das Entstehen einer Arteriosklerose sein als die verachteten Cholesterin-Träger Fleisch und Eier. Tipp: B-Vitamine können den Homocystein-Spiegel senken – allerdings nur, wenn gleichzeitig der übermäßige Fleisch- Konsum gesenkt wird!
4. Auch starker Nikotin-Genuss führt in erheblichem Maße zur Bildung freier Radikale. 2-3 mg Nikotin, Haupt-Toxin des Zigarettenrauchs, wird mit jeder Zigarette inhaliert und wirkt auf wesentliche Teile des Nerven-Systems (cholinerges System). Polyzyklische Aromatische Kohlenwasserstoffe (PAH) üben eine direkte Wirkung auf unterschiedliche Haut- und Immunzellen aus. Zusätzlich kommt es zu einem verstärkten Kollagenabbau (Ursache: verstärkte Photosensibilisierung in der Haut führt zum Anstieg von Matrixmetallo-Proteinasen, die Kollagen zerstören). Freie Sauerstoff Radikale (ROS) führen zu Schädigungen der Mitochondrien mit DNA-Schädigungen und Behinderungen von DNA-Reparaturenzymen (→ erhöhtes Krebs-Risiko).
5. Wenn sich die saisonale Grippe epidemisch ausbreitet, treten statistisch gesehen mehr Herzinfarkte auf als sonst. Bestimmte Mikroben (Viren, Bakterien) können anscheinend Entzündungen (“Mikro-Infektionen”) an den Gefäßwänden auslösen. In den Ablagerungen lassen sich ca. 30 verschiedene Erreger finden, was diesen Sachverhalt quasi wie einen Indizien-Beweis unterstreicht.(1)
6. Auch hohe Feinstaub-Werte (Dieselfahrzeuge, Laserdrucker!!!) provozieren offensichtlich Herzinfarkte auf gleichem Wege, wie Statistiken festgestellt haben. Feinstaub wird durch die Lungen ins Blut weitergereicht. Von den in weiten Bereichen unseres beruflichen und privaten Lebens vorhandenen Laserdruckern spricht unverständlicherweise kaum jemand – über Diesel reden dagegen alle!
7. Neuerdings gibt es auch Überlegungen, dass die Probleme nicht durch das Cholesterin im Blut ausgelöst würden. Vielmehr stamme das Cholesterin aus der Innenwand der Arterien als auslösender Faktor der Entzündungen. Die dadurch entzündeten Kapillaren der Gefäßwand können verstopfen und einen Infarkt auslösen. Dadurch ausgelöste Durchblutungsstörungen führen zum Absterben (Nekrose = Untergang) des Gewebes, das von Makrophagen (s.o.) abgebaut wird, die dadurch das Cholesterin aus den „gefressenen“ Zellen aufnehmen („verklumpen“). Diese mit Cholesterin aufgefüllten Makrophagen bilden sich dann zu Schaumzellen um, die zwar die Gefäßwand noch verlassen, doch nicht mehr frei im Blut-Plasma umherschwimmen können. Sie haften an der Innenwand der Arterie und bauen „Schicht für Schicht“ die Plaques auf.
Auch diese Theorie macht deutlich: „Das Blut-Cholesterin hat mit einer direkten Entstehung von Arteriosklerose nur wenig zu tun.“
Fazit
1. Fehlerhafte Ernährung und unser ungesunder Lebensstil rücken als verantwortlich auslösende Faktoren mehr und mehr in den Vordergrund. Überlegte sorgfältige Nährstoffzufuhr ebenso wie Änderungen der Lebensweise werden zwar propagiert, doch ärztlich in der breiten Masse viel zu wenig therapeutisch begleitet.
2. Insgesamt spricht aus den vorgenannten Punkten vieles dafür, dass entzündliche (inflammatorische) Vorgänge im Zentrum der Arteriosklerose-Betrachtung stehen müssen. Cholesterin-haltige Plaques sind offensichtlich mehr eine Folge als eine verantwortliche Ursache für diese Entzündungen.
3. Gefäßentzündungen entstehen normalerweise nur punktuell. Daher sind Arterien auch immer nur an eng begrenzten Stellen durch die Plaques beeinträchtigt. Eine Ausbreitung im gesamten Kreislauf ist überaus selten zu beobachten. Wären Cholesterine und Fette im Blut alleine verantwortlich, dann müssten die Arterien gleichmäßig verteilte Ablagerungen aufweisen.
4. Die “alte” Theorie, dass zu viel Cholesterin im Blut die Gefäße verstopfe, ist somit obsolet. Das Dogma des „bösen Cholesterins“ wird denn auch erfreulicherweise von – doch immer noch von zu wenigen – Ärztinnen und Ärzten relativiert. Die immer noch häufige einseitige Sichtweise, dass Cholesterin böse ist und gesenkt werden muss, führt leider nach wie vor zu einer problematischen Medikation mit riskanten Nebenwirkungen.
5. Nehmen Sie Ihre Gesundheit in die eigenen Hände und vereinbaren Sie einen Termin in der Präventionssprechstunde unserer Praxis.
(1) Circulation . 2006 Feb 21;113(7):929-37. Detection of diverse bacterial signatures in atherosclerotic lesions of patients with coronary heart disease Stephan J Ott et al.